L’acufene pulsante rappresenta una delle forme più invalidanti di disturbo uditivo, capace di compromettere in maniera significativa la qualità di vita di chi ne soffre. A differenza del più comune acufene soggettivo, caratterizzato da fischi o ronzii continui, l’acufene pulsante è spesso correlato a cause vascolari e può rappresentare il segnale di condizioni cliniche più complesse. Questo disturbo, oltre a essere estremamente fastidioso, può compromettere la concentrazione, il sonno e le relazioni sociali. Non a caso, molti pazienti giungono alla nostra osservazione profondamente demoralizzati, dopo aver consultato diversi specialisti senza trovare una risposta risolutiva. Al Centro Siciliano Acufene (CSA) ci troviamo spesso ad affrontare casi complessi, ma quello che desidero condividere oggi riguarda una condizione rara: la procidenza del golfo giugulare nella parete mediale del cavo timpanico.
Il caso clinico
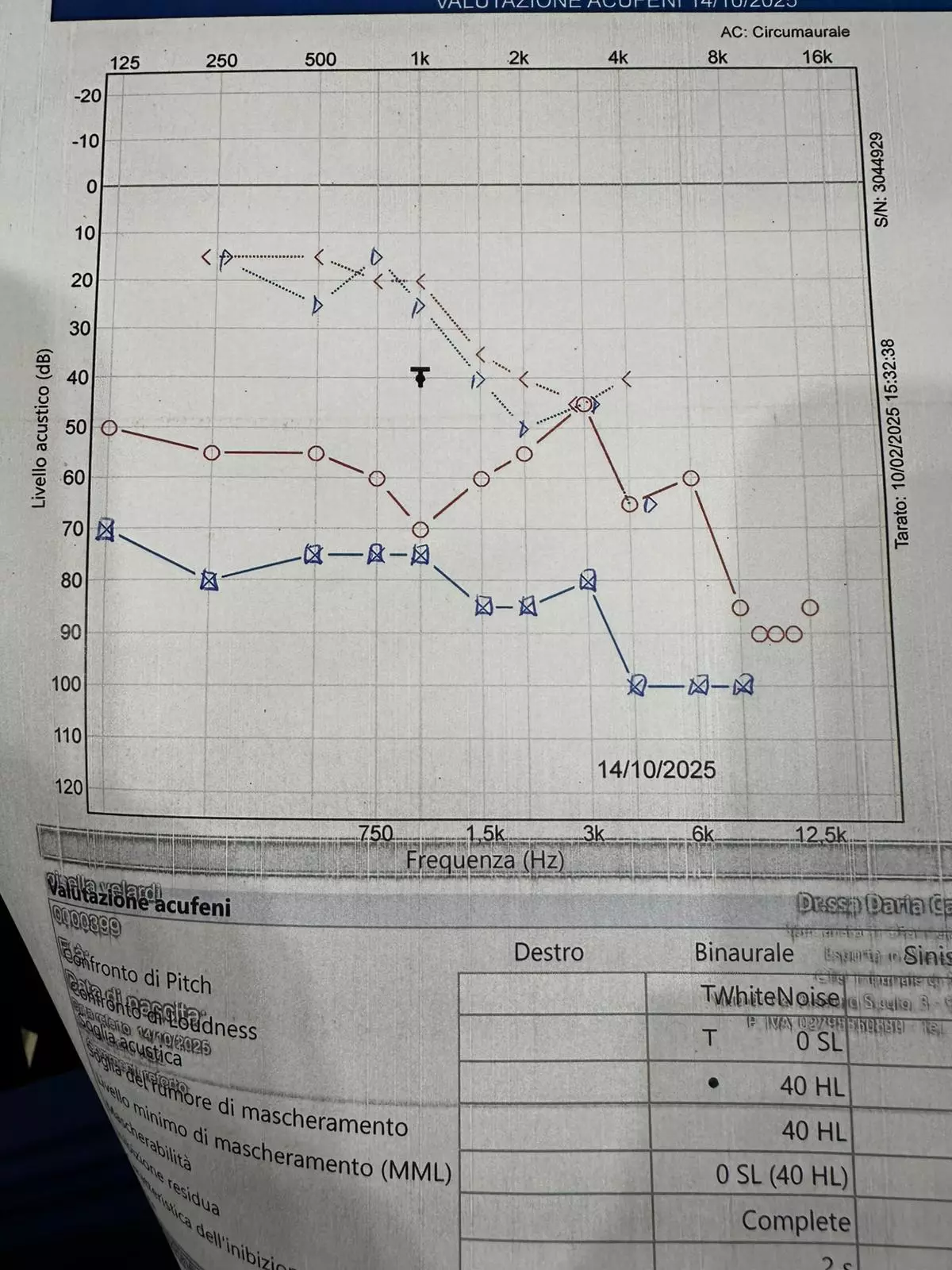
Una paziente si è rivolta al nostro centro dopo numerose visite specialistiche, riferendo acufene persistente e pulsante, di intensità tale da generare forte demotivazione e rassegnazione. Oltre all’acufene, la paziente presentava vertigini, ipoacusia e senso di confusione. Come da protocollo, è stata sottoposta a una valutazione multidisciplinare con esami audiologici di I e II livello, test vestibolari, endoscopia, valutazioni immunologiche, metaboliche e osteopatiche. I primi riscontri hanno orientato verso una causa vascolare, confermata da esami radiologici avanzati.
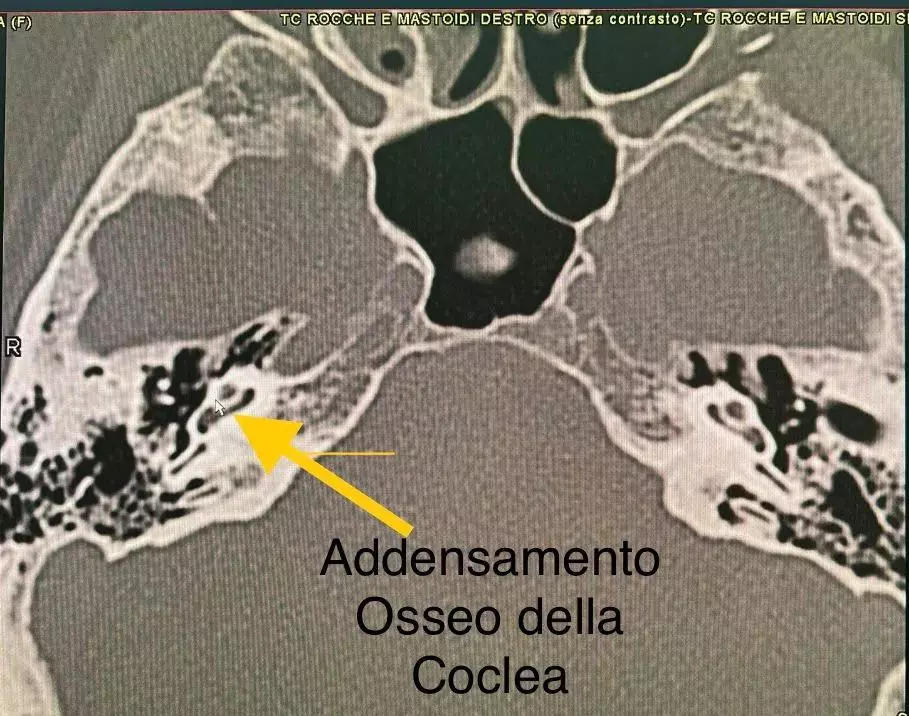
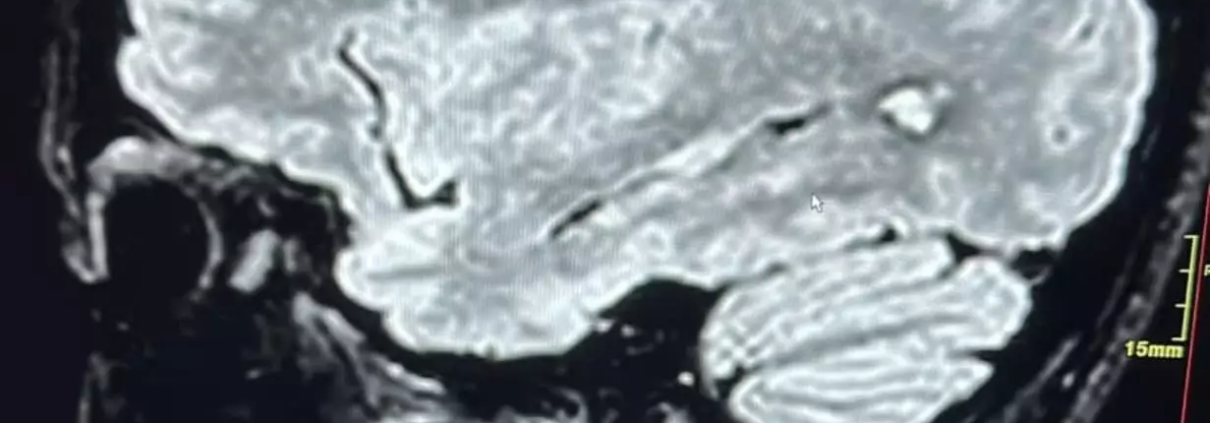
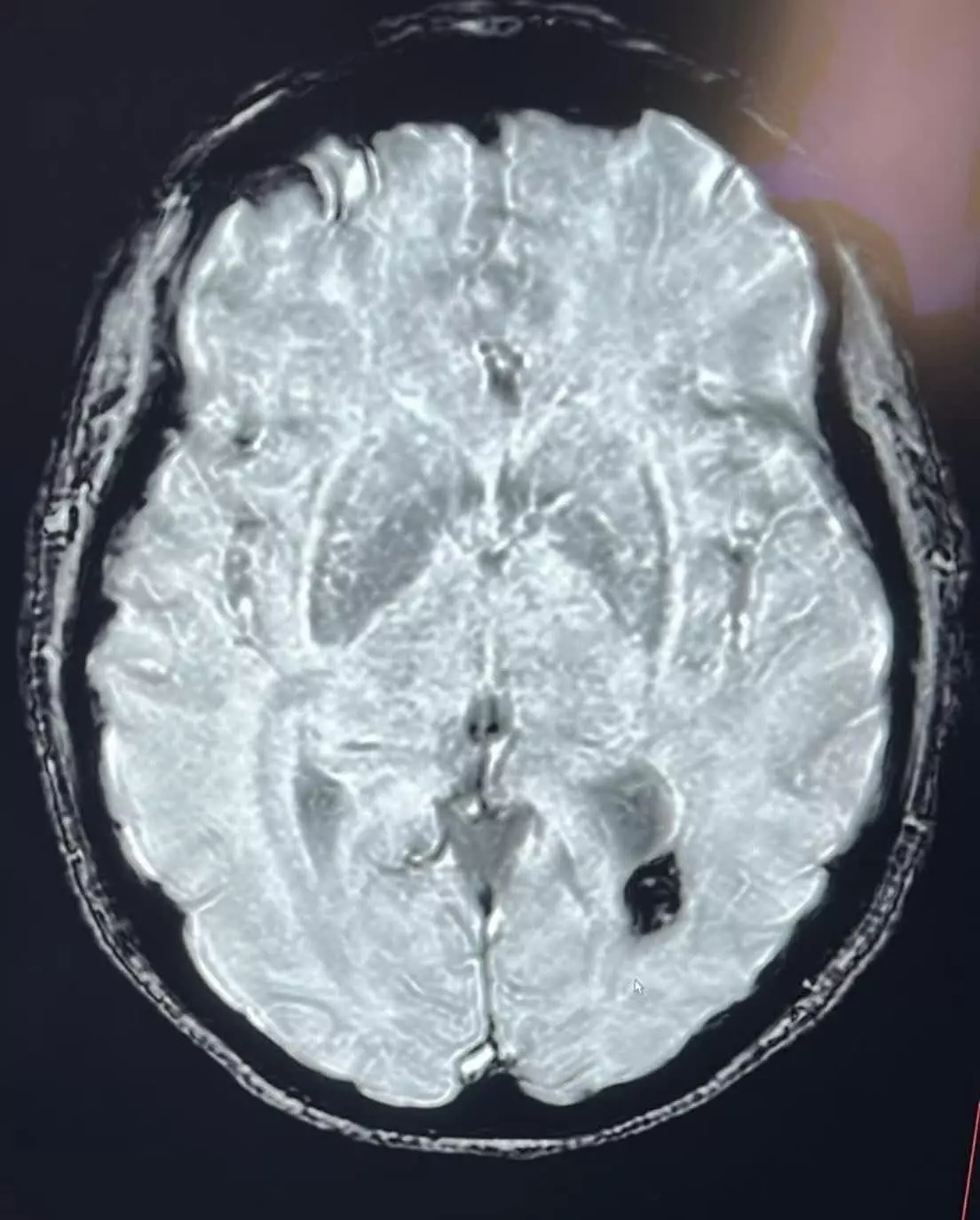
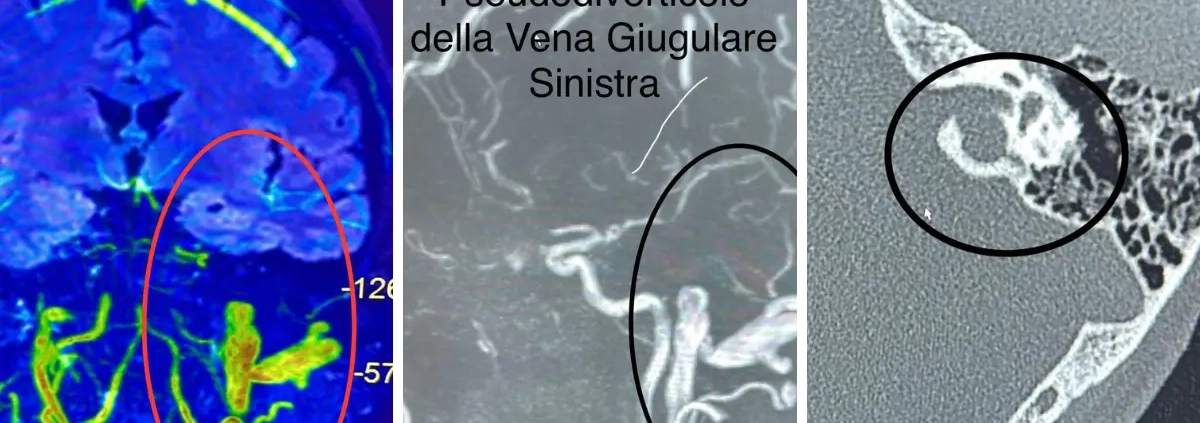
Il risultato è stato sorprendente: la paziente presentava una anomalia rara, ossia una “procidenza del golfo giugulare nella parete mediale del cavo timpanico addirittura bilateralmente”, in presenza di areole iperintense cerebrali come da iniziale gliosi vascolare, associata a ulteriori condizioni vascolari e cardiologiche, tra cui Forame Ovale Pervio (FOP) e ispessimento intimale dei vasi del collo con placche calcifiche miointimali alla biforcazione destra e sinistra che comportano un flusso sanguigno turbolento e non laminare, determinando alterazioni di flusso sanguigno a livello del circolo terminale dell’orecchio e quindi ipoacusia e acufene.

Che cos’è la procidenza del golfo giugulare?
La procidenza del golfo giugulare nel cavo timpanico è una rara anomalia vascolare in cui la vena giugulare interna, o una sua porzione, si spinge oltre la sua normale sede anatomica, arrivando a occupare uno spazio in prossimità o all’interno dell’orecchio medio. Questa condizione si verifica spesso a causa di una debolezza della parete vascolare: quando la parete della vena è più sottile del normale, diventa più facile che si verifichi una protrusione verso aree adiacenti.
Le vene giugulari interne hanno un ruolo fondamentale nella circolazione sanguigna. Raccolgono il sangue povero di ossigeno proveniente dal cervello e dalle strutture della testa e lo riportano al cuore. Da qui, attraverso un percorso che passa dall’atrio destro al ventricolo destro e successivamente ai polmoni, il sangue si riossigena per poi tornare in circolo grazie al ventricolo sinistro. Un’alterazione come la procidenza può interferire con questo meccanismo, modificando il normale flusso ematico e generando conseguenze cliniche importanti.
Sintomi principali
La procidenza del golfo giugulare può manifestarsi con acufene pulsante, caratterizzato dalla percezione ritmica del flusso sanguigno come un battito costante nell’orecchio. Può inoltre provocare ipoacusia, ossia una riduzione della capacità uditiva, e cefalea o sensazione di pressione, dovute alla compressione delle strutture circostanti da parte della vena. Per identificare questa rara anomalia è indispensabile ricorrere a esami radiologici specifici e mirati, che spesso non rientrano nei protocolli diagnostici standard. Solo attraverso indagini avanzate è possibile riconoscere la procidenza del golfo giugulare e pianificare un corretto percorso di gestione clinica.

Procidenza del golfo giugulare e FOP: una correlazione importante
Nel caso clinico che abbiamo descritto, la paziente non presentava soltanto una rara procidenza bilaterale del golfo giugulare, ma anche un Forame Ovale Pervio (FOP), ossia una malformazione cardiaca congenita in cui permane un passaggio anomalo tra atrio destro e atrio sinistro del cuore. Il FOP, spesso misconosciuto fino a quando non vengono eseguiti esami cardiologici mirati, può avere conseguenze importanti. In particolare, favorisce il passaggio di piccoli emboli dalla circolazione venosa a quella arteriosa, con il rischio che raggiungano il cervello o il sistema uditivo. Quando questi microemboli si fermano a livello della circolazione terminale dell’orecchio interno, possono alterare l’apporto sanguigno e contribuire alla comparsa o al peggioramento dell’acufene pulsante.
Questa correlazione non è casuale: negli ultimi anni, infatti, diversi studi scientifici hanno messo in luce il legame tra FOP e acufene, soprattutto nelle forme resistenti ai trattamenti convenzionali. Anche nel nostro centro stiamo portando avanti ricerche specifiche per comprendere meglio questo rapporto e definire protocolli diagnostici e terapeutici più mirati. La presenza contemporanea di una procidenza del golfo giugulare e di un FOP rende la gestione clinica particolarmente complessa, ma conferma quanto sia importante un approccio multidisciplinare che tenga conto sia degli aspetti otorinolaringoiatrici sia di quelli cardiologici e vascolari.
Trattamento e riabilitazione dell’acufene pulsante da procidenza del golfo giugulare
La gestione terapeutica della procidenza del golfo giugulare può prevedere, in alcuni casi selezionati, un approccio chirurgico. Tuttavia, quando sono presenti altre condizioni cliniche complesse – come nel caso della nostra paziente, affetta anche da Forame Ovale Pervio (FOP) e da patologie vascolari associate – l’intervento non rappresenta la scelta più sicura. In queste situazioni, il trattamento si orienta verso strategie non invasive, con l’obiettivo principale di ridurre l’acufene pulsante e migliorare la qualità di vita del paziente.
La soluzione più indicata è la riabilitazione sonora digitale combinata, una terapia innovativa che utilizza dispositivi avanzati in grado di mascherare il rumore percepito, rieducare il sistema uditivo e favorire un progressivo adattamento neurologico. Questa metodica non solo riduce la percezione dell’acufene, ma contribuisce anche a migliorare l’udito, soprattutto nei pazienti che soffrono di ipoacusia associata.
Perché è fondamentale un approccio multidisciplinare
La diagnosi di anomalie così rare, come la procidenza del golfo giugulare bilaterale, è possibile solo grazie a un approccio olistico e multidisciplinare, che coinvolge otorinolaringoiatri, audiologi, radiologi, cardiologi e altri specialisti. Nel nostro caso, la paziente sarà sottoposta a valutazione cardiologica ed emodinamica per la gestione del FOP e al trattamento dei disturbi vascolari del collo, responsabili di turbolenze ematiche che peggiorano l’acufene. Grazie a un approccio coordinato tra specialisti, anche in assenza di chirurgia, è possibile ottenere risultati significativi sul piano clinico e restituire al paziente una vita più serena. Al Centro Siciliano Acufene adottiamo un metodo integrato che ci consente non solo di diagnosticare con precisione, ma anche di offrire soluzioni personalizzate ai pazienti affetti da acufene cronico e complesso.
Non convivere con l’acufene, affrontalo con noi. Al CSA analizziamo ogni caso con un approccio multidisciplinare e personalizzato, per offrire ai pazienti non solo una diagnosi accurata, ma anche soluzioni mirate per migliorare concretamente la qualità di vita.
Prenota una visita specialistica e scopri il percorso più adatto a te.